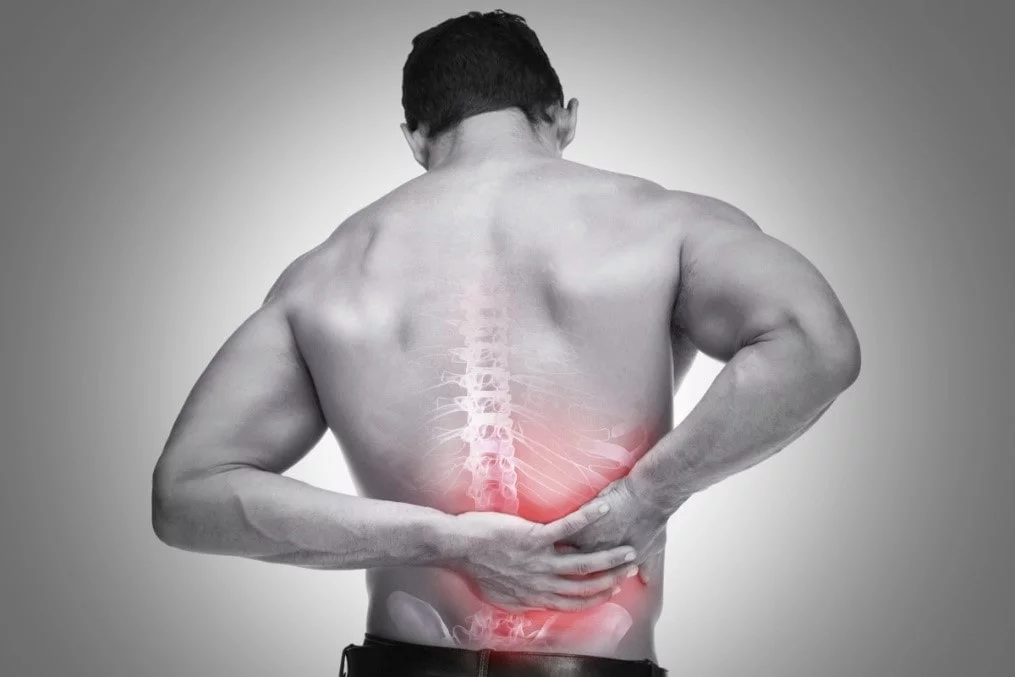
چگونه بفهمیم دیسک کمر داریم؟
فتق دیسک یک آسیب به ستون فقرات است. بین مهره ها، بالشتک های گردی به نام دیسک وجود دارد که به شما امکان میدهند به راحتی خم شوید و حرکت کنید. هنگامی که یکی از این دیسک ها پاره می شود یا بیرون می زند، به آن فتق دیسک می گویند که ممکن است روی اعصاب نخاعی مجاور فشار بیاورد و باعث ایجاد درد شود. تشخیص دیسک کمر توسط پزشک انجام می شود که پزشک یا تراپیست شما یک معاینه کامل انجام می دهد و به تشخیص مناسب می رسد.
شیوع فتق دیسک
سالانه حدود 2 درصد از افراد دچار فتق دیسک می شوند. فتق دیسک علت اصلی درد گردن و یا دست و کمر و یا پا (سیاتیک) است. فتق دیسک می تواند در هر جایی در امتداد ستون فقرات رخ دهد، اما اغلب در قسمت پایین کمر یا گردن ایجاد می شود.
چه کسانی به فتق دیسک کمر دچارمی شوند؟
افراد 30 تا 50 ساله بیشتر در معرض فتق دیسک هستند و این مشکل مردان را دو برابر زنان مبتلا می کند. سایر عواملی که می توانند فرد را در معرض فتق دیسک قرار دهند عبارتند از:
سیگار کشیدن-بلند کردن وسایل سنگین-طولانی نشستن-اضافه وزن-خم شدن مکرر
فتق دیسک کمر چه علائمی دارد؟
علائم شما با حرکت شدیدتر می شود و با استراحت بهتر می شود. معمولاً فتق دیسک در ناحیه پایینی کمر سبب ایجاد درد “عصب سیاتیک” می شود. این درد شدید معمولاً در یک طرف باسن به وجود می آید و به طرف ساق پا تیر می کشد.. سایر علائم فتق دیسک کمر عبارتند از: کمردرد-گزگز یا بی حسی در پاها-ضعف عضلانی.
چگونه بفهمیم دیسک کمر داریم؟
پزشک یا تراپیست شما یک معاینه کامل انجام می دهد. در طول تمرینات فیزیکی، پزشک درد، رفلکسهای عضلانی، حس و قدرت عضلانی شما را ارزیابی میکند. پزشک همچنین ممکن است ارزیابی ها و آزمایش هایی را نیز انجام دهد تا به تشخیص دیسک کمر برسد؛ مانند:
• تصویربرداری (MRI): رایج ترین و دقیق ترین روش تصویربرداری برای تشخیص فتق دیسک، MRI است.
 • سی تی اسکن (CT scan): این نوع تصویربرداری، استخوان های ستون فقرات شما را برای تشخیص دیسک کمر نشان می دهد. دیسک هایی که بیرون زدند ممکن است به اطراف نخاع حرکت کنند.
• سی تی اسکن (CT scan): این نوع تصویربرداری، استخوان های ستون فقرات شما را برای تشخیص دیسک کمر نشان می دهد. دیسک هایی که بیرون زدند ممکن است به اطراف نخاع حرکت کنند.
• میلوگرافی: میلوگرام شامل تزریق ماده حاجب به ستون فقرات و استفاده از اشعه ایکس است. ماده حاجب می تواند تنگی کانال نخاعی و محل فتق دیسک شما را نشان دهد.
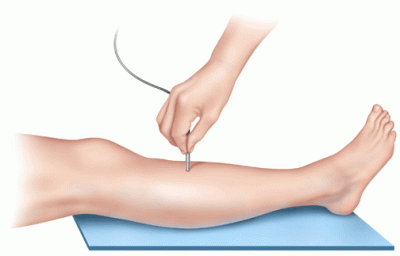
• الکترومیوگرافی (EMG): این آزمایش شامل قرار دادن سوزن های کوچک در عضلات مختلف و ارزیابی عملکرد اعصاب شما است. EMG به تعیین عصب درگیر در فتق دیسک کمک می کند.
چه زمانی باید به پزشک مراجعه کنیم؟
در ابتدا میتوانید درد فتق دیسک را در خانه درمان کنید؛ اما باید به پزشک مراجعه کنید اگر:
در ایستادن یا راه رفتن مشکل دارید-حس سوزن سوزن شدن یا بی حسی در دست یا پاهایتان دارید-علائم بعد از 4 تا 6 هفته بهتر نمیشوند-از دست دادن کنترل مثانه یا روده دارید.
دیسک کمر چگونه درمان می شود؟
درمان غیر جراحی
درمان غیر جراحی برای دیسک کمر حفیف شامل تغییر فعالیت ها برای اجتناب از حرکت هایی است که باعث درد می شود و همچنین مصرف داروهای ضد درد و مسکن نیز می تواند مفید باشد. این درمان علائم را در بیشتر افراد در عرض چند روز یا چند هفته از بین می برد. پزشک شما ممکن است فیزیوتراپی را برای کمک به بهبود درد پیشنهاد کند. فیزیوتراپیست ها تمرین هایی به شما می دهند که درد دیسک را به حداقل می رساند.
جراحی
بعد از تشخیص دیسک کمر، جراحی دیسک کمر (هرنیشیت دیسکی) معمولاً آخرین گزینه در درمان این حالت است و توسط پزشک تنها در مواردی که سایر روشهای درمانی موثر نباشند، توصیه میشود. عمل دیسک کمر به دو شکل انجام میشود:
لامینکتومی (Laminectomy): در این روش، قسمتی از عظام مهرهها به نام لامینا برای دسترسی به دیسک فشرده شده تخریب میشود. این عملیات معمولاً برای کاهش فشار روی نخاع و عصبها انجام میشود. بعد از لامینکتومی، دیسک فشرده شده تا حد ممکن برداشته میشود و اگر ضروری با پلاکها و مهرهها جایگزین میشود.
فوژن مهرهها (Spinal Fusion): این عملیات همراه با لامینکتومی انجام میشود و به منظور استحکام دادن مهرهها به یکدیگر میباشد. مهرهها با استفاده از جلوهای مهرهای یا پیشانی به یکدیگر متصل میشوند. این فوژن ممکن است برای کاهش حرکت نامطلوب در ناحیه کمر مورد استفاده قرار گیرد.
قبل از تصمیم به جراحی، معمولاً روشهای غیرجراحی مثل فیزیوتراپی، تزریقات، داروها و تغییر در سبک زندگی برای درمان دیسک کمر استفاده میشوند. تصمیم به عمل به توصیه پزشک و بر اساس شدت علائم، عوامل فیزیکی و سایر عوامل مشخص میشود.
پس از عمل دیسک کمر، نیاز به مراقبتهای ویژه برای بازگشت به وضعیت عادی دارید. این مراقبتها شامل فیزیوتراپی، داروها برای کاهش التهاب و درد، و رعایت توصیههای پزشک برای جلوگیری از مشکلات تشدید دیسک کمر است.




دیدگاه خود را درج کنید